Návrh základní sítě zdravotních adiktologických krajských ambulancí pro dospělé pacienty a klienty v kontextu reformy psychiatrické péče
Publikoval redakce v
ZPRÁVY Z OBORU
Společnost pro návykové nemoci ČLS JEP ve spolupráci s Českou asociací
adiktologů (ČAA) a Klinikou adiktologie 1. LF UK a VFN v Praze
Verze dokumentu 7.2 (13. září 2019).
Dokument po připomínkovém kole MZ ČR a po jednání se zástupci Reformy psychiatrické péče, pojišťoven a MZ dne 6. 8. 2019 (redakčně uzavřeno 13. září 2019).
Dokument úzce navazuje a vychází z verze 6.0 schválené výborem SNN ČLS JEP dne 3. dubna 2019 a následně výborem ČAA dne 8. dubna 2019 a doporučené pro další diskusi jak uvnitř obou odborných společností, tak pro otevření širší diskuse o možnostech jeho využití a hledání průniků s dalšími aktivitami v oblasti tvorby a profilace sítě adiktologických služeb.
1 ÚVOD
Společnost pro návykové nemoci začala spolu s tehdejším Centrem adiktologie PK 1. LF UK a VFN (dnešní Klinika adiktologie) v roce 2008 řešit téma ambulancí a ambulantní sítě. Po interní diskuzi a přípravách vznikl v několika kolech dokument navrhující první komplexní porevoluční řešení specializovaných ambulancí v oboru adiktologie. Dokument (Radimecký et at., 2009) byl ve své osmé verzi dále diskutován, na úrovni výboru SNN schválen a předložen Ministerstvu zdravotnictví ČR. V rámci dalšího vývoje byl pak tento výchozí dokument integrován do vznikající komplexní Koncepce sítě adiktologické péče v ČR, která nakonec byla schválena ve verzi 4.7. dne 5. listopadu 2013 výborem SNN a následně vydána tiskem (Miovský et al., 2014). I přes všechny nedokonalosti předchozích dokumentů a problémy s jejich terminologií a dalšími aspekty (např. diskutována menší vyváženost atd.) se ukazuje celý směr práce jako správný a zásadní, současně k němu doposud stále nevznikla žádná konkrétní a diskutovatelná alternativa. Považujeme proto za naprosto zásadní pokračovat v celé práci dál a pokusit se o vytvoření homogenního celku reagujícího na aktuální potřeby a vývoj, stejně tak jako na dlouhodobé koncepční úvahy a strategická rozhodnutí. Zásadní je proto v tomto smyslu úzká spolupráce mezi SNN a ČAA a koordinovaný postup a komunikace směrem k RVKPP, zejména v kontextu projektu RAS (Rozvoj adiktologických služeb) a nové Strategie protidrogové politiky (RVKPP, 2019). Současně považujeme za zásadní úkol zlepšit komunikaci o celém procesu a vzniku dokumentu směrem k A.N.O. a dalším asociacím a společnostem (mj. AT sekce Psychiatrické společnosti, Asociace klinických psychologů, České asociace sester, České asociace pro streetwork atd.).
Předchozí vývoj mj. jasně ukázal slabá místa dosavadního postupu diskuze a vzniku klíčových koncepčních dokumentů, záměrů a jejich implementace. Kromě již výše naznačeného požadavku zásadního zlepšení komunikace uvnitř odborné obce je zřejmé, že jakýkoli další implementační proces musí být rozdělen na etapy a musí lépe respektovat aktuální situaci, trendy a možnosti. Na tomto základu de facto vznikl aktuální dokument, který nemá ambici být dalším zásadním klíčovým dokumentem oboru adiktologie. Jeho smyslem a rolí je doplnit existující schválenou Koncepci sítě služeb o jeden konkrétní segment jevící se jako prioritní úkol a krok pro celý obor. Jde víceméně o dokument technického rázu, jehož smyslem je popsat přesněji celý záměr vzniku páteřní sítě specializovaných krajských ambulantních pracovišť garantovaných státem a tvořících dále již nepodkročitelné minimum ambulantní specializované péče. Současně otevřít možnost pečlivé a dlouhodobé evaluace celého procesu vzniku těchto pracovišť tak, aby mohly vzniknout relevantní podklady pro diskusi o případných návaznostech. Těmi mohou být jak menší, různě zaměřené ambulance reagující na místní a regionální situaci, poptávku a potřeby, tak také pracoviště různě oborově profilovaná, tj. mající své těžiště posunuté např. více směrem k sociálním nebo školských službám v závislosti na své cílové skupině a profilu služeb. Důležitým impulzem ke vzniku dokumentu byla několikaletá série předchozích jednání mezi vedením SNN a zástupci Ministerstva zdravotnictví ČR (dále též MZ), která vyústila ve vzájemnou dohodu o spolupráci na tomto tématu jako prioritním tématu MZ a ve formální úkol formulovaný vedením MZ a s RVKPP adresovaným výboru SNN. Považujeme současně za zásadní zohlednění vývoje a procesu v rámci výše zmíněného projektu RAS, a to zejména v konceptu pracovní skupiny terminologie, pracovní skupiny pro výkony a dostupnost služeb. Předkládáme tak další materiál, na kterém je možné modelovat další postup komunikace a dosahování kompromisních řešení v rámci našeho složitého a interdisciplinárně založeného oboru a současně modelovat také postup ukotvení klíčových segmentů služeb.
Zásadním požadavkem pro další diskuzi o vzniku páteřní sítě ambulancí je důsledné respektování regionálních odlišností a specifik, a to jak z hlediska definitivní podoby samotné služby (tj. možné varianty služby), tak z hlediska kapacity. Současně je doporučeno nevytvářet žádné dosud v praxi nevyzkoušené modely mimo současné certifikační standardy RVKPP, tj. důsledně zachovávat rámec dnešních čtyř typových ambulantních adiktologických standardů (ambulance, stacionář, ambulantní doléčovací program a substituční centrum). Návrh proto nepředkládá (s výjimkou case managementu) prakticky provozně žádnou jinou inovaci, kromě samotné integrace uvedených čtyř standardů do jediného provozu.
Celý proces tvorby tohoto návrhu úzce souvisí také s běžící reformou psychiatrie v ČR a součástí celého zadání se stala kompatibilita s ní. Proběhlé jednání mezi zástupci SNN, vedení Reformy, MZ a pojišťoven (dne 6. 8. 2019 na půdě MZ) proto bylo vítaným a zásadním impulsem pro spolupráci. Na jeho základě došlo k úpravě tohoto dokumentu a vznikla verze 7.2 určená pro další dialog a společnou práci. Dohodu na průniku Reformy psychiatrie a původního konceptu Krajských adiktologických ambulancí považují oba výbory (SNN a ČAA) za zásadní a pozitivní a vyjádřily připravenost a ochotu k tomuto dialogu a krokům potřebným pro vzájemný souhlas vznikajících dokumentů. Celkový rámec tohoto dokumentu, resp. jeho východiska formuloval MUDr. Dvořáček zpracováním návrhu Základních tezí pro koncepční vývoj oboru adiktologie (Dvořáček, 2018), který byl opakovaně projednán a schválen na půdě výboru SNN a současně byl též diskutován na půdě dalších společností. Autoři tohoto dokumentu se drží základního rámce a definovaných tezí, ačkoli využívají důsledněji zdravotnickou terminologii z důvodu anticipovaného procesu jednání s vedením MZ, a především pak zdravotních pojišťoven (viz dále). Druhým důležitým momentem byl návrh dokumentu vzešlý z pracovní skupiny v rámci reformy psychiatrie popisující pilotní projekt (Nové služby) tří ambulancí zaměřených na využití case managementu v adiktologických službách (Libra et al., 2019). První verze návrhu je plně srovnatelná s dále navrhovaným pojetí krajské ambulance a jediný zásadní rozdíl mezi oběma dokumenty (podobně jako v případě Tezí) je použitá terminologie.
Realizace celého záměru by měla být postavena na procesu jednání s klíčovými poskytovateli péče v oboru a jejich motivování k dobrovolné transformaci vybraných existujících ambulantních služeb do navrhované integrované podoby klíčových krajských provozů. Důsledně uplatněný princip dobrovolnosti pak v sobě obsahuje podobu oboustranného závazku reprezentujícího kompromis mezi potřebou existence/zajištění určitého typu veřejné služby (integrované ambulance) a rozumných vyjednaných podmínek pro zajištění takové služby.
Jak již bylo výše uvedeno, dokument využívá zdravotnickou terminologii a platnou legislativu a staví na ní. Důvodem je kromě požadavku samotného MZ také již výše zmíněný další důvod, kterým jsou zdravotní pojišťovny, se kterými je dokument konzultován a s nimiž bude v dalším procesu o dokumentu intenzívně jednáno. Oficiální první konzultace s vedením VZP byla provedena 11. února 2019 a výsledkem jednání byla shoda na východiscích a zadání celého dokumentu. Současně pak VZP kromě deklarace podpory záměru také formulovala a de facto zopakovala požadavek MZ postupovat ve spolupráci a souladu s reformou psychiatrie a zmíněným návrhem pracovní skupiny. Bez podpory pojišťoven je jakákoli implementace záměru nemyslitelná a současně shoda na základních parametrech (včetně profesního zastoupení a adekvátního zasmluvnění) je klíčovým požadavkem všech zúčastněných stran.
2 VÝCHODISKA A CÍLE NÁVRHU KRAJSKÉ SÍTĚ SPECIALIZOVANÝCH ADIKTOLOGICKÝCH AMBULANCÍ
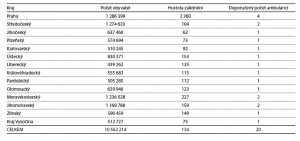
Oba předchozí koncepční dokumenty dotýkající se ambulantních adiktologických služeb (Radimecký et al., 2009; Miovský et al., 2014) obsahují podrobné zdůvodnění vzniku, popis epidemiologické situace a zjednodušené analýzy potřeb. Nemá proto smysl uvedené materiály kopírovat, a pro potřeby následné důvodové zprávy jsme se proto rozhodli pouze provést aktualizaci prevalenčních odhadů počtu pacientů a klientů v ČR relevantních pro ambulantní segment služeb (Barták, Petruželka, 2018; Barták, Petruželka, 2019). Tento doplňující dokument tvoří součást celého záměru a je k dispozici pro další diskuzi. Současně je dobré znovu upozornit na nespornou ekonomickou výhodnost ambulantních služeb z veřejnozdravotního hlediska (Tabulka 1).
Cílem celého procesu je pokud možno v co největší míře využít kapacity stávajících zdravotnických i nezdravotnických zařízení a klíčových poskytovatelů péče v jednotlivých krajích. Jinými slovy, vytvořit z dnes existujících klíčových ambulancí v krajích jasně definovanou páteřní síť, která bude nabízet celé spektrum zdravotně-sociálních služeb s maximálně efektivním využitím aktivních lékařských úvazků. Realizace celého záměru by měla být postavena především na procesu jednání s klíčovými poskytovateli péče v oboru a jejich motivování k dobrovolné transformaci vybraných existujících ambulantních služeb do navrhované integrované podoby klíčových krajských provozů. Důsledně uplatněný princip dobrovolnosti pak v sobě obsahuje podobu oboustranného závazku reprezentujícího kompromis mezi potřebou existence/zajištění určitého typu veřejné služby (integrované ambulance) a rozumných vyjednaných podmínek pro zajištění takové služby.
Vznik základní sítě krajských adiktologických ambulancí předpokládá zachování celé dosavadní sítě pracovišť v plném spektru sociálních, zdravotních a školských služeb. Prakticky tedy znamená preferování cesty transformace vybraných (existujících) klíčových pracovišť do podoby komplexních páteřních ambulancí. Návrh důsledně předpokládá nutnost rozvoje sítě adiktologických služeb jako celku, a tedy nejen zachování a podporu všech existujících ambulantních služeb, ale jejich dobrou provázanost s navrhovanými páteřními provozy. Vznik páteřní sítě komplexních ambulancí je tak spíše doplněním celé sítě a směřováním k její lepší organizaci a návaznosti – včetně zajištění průniku s procesem indukovaným reformou psychiatrické péče a dosažením maximální návaznosti a součinnosti jak směrem k poskytovatelům péče, tak směrem k plátcům a především pak k samotným pacientům.
Uvedené (navrhované) změny jsou v souladu s připravovanou zdravotnickou legislativou a probíhající reformou psychiatrie a se současnou podobou zákona o sociálních službách a zákona o zdravotních službách. Předpokládáme přitom společné jednání s RVKPP, MZ a plátci zdravotní péče jak ve smyslu adekvátního zasmluvnění klíčových pracovišť (dotčené specializace a jejich kapacita), tak také vytvoření jasného rámce kofinancování zdravotních výkonů.
Podmínky pro provoz integrovaných ambulancí musí být vyjednány a jasně formulovány a musí existovat formálně daná podobě veřejné garance těchto podmínek sdílená klíčovými donory adiktologických služeb v tomto segmentu a zaštítěná koordinačním orgánem RVKPP.
Z hlediska zdravotní části těchto provozů musí dojít k přerozdělení stávajících psychiatrických smluv, resp. jejich přehodnocení (zdravotními pojišťovnami nasmlouvané kapacity nejsou v praxi dodržovány a zcela běžně dochází k odmítání pacientů smluvními poskytovateli, ačkoli není vyčerpána celá výše péče dedikované AT pacientům). Předpokládaná konstrukce zdravotní komponenty provozu (v duchu vyhlášek č. 99/2012 Sb. a 92/2012 Sb.) tohoto typu pracovišť na půdorysu základních požadavků na minimální personální zabezpečení zdravotních služeb a požadavků na minimální technické a věcné vybavení zdravotnických zařízení:
adiktologické ambulantní zařízení lékařské (obor Návykové nemoci)
adiktiologické ambulantní zařízení zdravotnické nelékařské (obor Adiktologie)
adiktologický stacionář (obor Stacionární péče – Adiktologie)
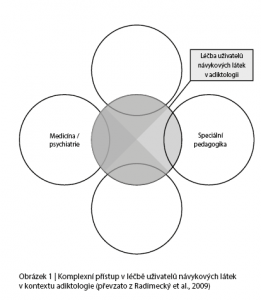
Vedle toho pak ale je zásadním a nutným předpokladem hledání řešení pro pokrytí sociálních služeb a intervencí a odpovídající profesní zastoupení pro tuto oblast a případné zařazení ambulancí také do sítě sociálních služeb (v případě, že o to provozovatel projeví zájem – k čemuž bude motivován právě profilem služby a její dlouhodobou udržitelností). Pro účely dokumentu upřesňujeme, že pojmem „adiktologie“ rozumíme (na rozdíl od užšího pojetí zdravotnické terminologie a ukotvení nelékařského oboru adiktologie) v nejširším slova smyslu interdisciplinární obor zaměřující se na základě bio-psycho-sociálního modelu na poruchy související s užíváním psychotropních látek a příbuzné poruchy se závislostním chováním z hlediska prevence, včasné intervence, poradenství, léčby, sociální rehabilitace a reintegrace a jejich výzkumných a metodologických aspektů (Obrázek 1). Slovo adiktologie tak v dokumentu reprezentuje praktickou aplikaci bio-psycho-sociálního, případně také spirituálního modelu závislostí zcela v souladu s pojetím Kaliny et al. (2015).
Hlavním cílem koncepčního záměru je předložit koncept krajského komplexního ambulantního pracoviště zajišťujícího víceúčelové a víceprahové specializované služby pro klienty a pacienty s problematikou užívání návykových látek a nelátkových závislostí. Klíčovým integrujícím prvkem konceptu je uplatnění case managementu zasazeného do podoby integrovaného ambulantního provozu kombinujícího certifikační standard ambulance, stacionáře, ambulantního doléčovacího programu a substitučního střediska.
Adiktologická ambulantní péče ve smyslu předkládaného dokumentu má charakter specializované péče, jejíž jedinou či dominantní cílovou skupinou jsou klienti a pacienti užívající návykové látky, závislí a lidé s problematikou tzv. nelátkových závislostí. Vycházíme přitom z definovaných certifikačních standardů (Libra et al., 2012) a na ně navazujících Doporučených postupů v oboru adiktologie (v přípravě) a stavíme na nich.
Dvořáček ve svém návrhu Základních tezí (2018) zdůraznil komplexnost a respekt k variabilitě adiktologických služeb a zdůraznil jejich interdisciplinární charakter. Obecně pak shrnul osm pozitivních charakteristik současných služeb. Neopomněl však zdůraznit, že právě ambulantní služby reprezentují nejhůře ošetřený segment služeb celého oboru. Kompatibilně s tím se stále silněji ozývají hlasy také mimo obor, které důrazně upozorňují na obrovský nedostatek návaznosti služeb v oblasti ambulancí a akutní nedostatek zdravotní složky, která z adiktologických ambulantních služeb byla v posledních dvou dekádách nejvíce vytlačena. Jedním z důsledků je např. nedostupnost specifické farmakoterapeutické léčby (např. substituce) a obecně malá dostupnost adiktologicko-psychiatrické péče. Problém je např. s předáním pacientů po ukončení výkonu trestu do navazující zdravotní služby. Pro mnoho pacientů tak některé z intervencí začaly být obtížně dostupné a současně pro profese závislé na indikaci péče v rámci zdravotního systému (psychologové, adiktologové atd.) vzniká problém také v této rovině.
3 DOSTUPNOST A KAPACITA ZÁKLADNÍ KRAJSKÉ SÍTĚ
Při respektování hlavního cíle dokumentu, tj. vytvoření koncepčního návrhu dostupnosti komplexní adiktologické ambulantní péče na krajské úrovni, je pak třeba zdůraznit, že se jedná o minimalistický návrh páteřních provozů z hlediska potřeb České republiky v tomto segmentu služeb. Je proto přesnější hovořit o minimální páteřní síti ambulantních služeb reprezentujících naprosté minimum potřebné pro jakýkoli další kýžený posun v oblasti specializované komplexní ambulantní péče o adiktologické pacienty.
Návrh důsledně předpokládá nutnost rozvoje ambulantní adiktologické sítě jako celku, a tedy nejen zachování a podporu všech existujících adiktologických služeb, ale jejich dobrou provázanost s navrhovanými páteřními provozy. Vznik páteřní sítě komplexních ambulancí je tak spíše doplněním celé sítě a směřováním k její lepší organizaci a zajištění návaznosti. Realizace návrhu nesmí ohrozit či omezit stávající adiktologické služby jak z hlediska rozpočtového, tak z hlediska místních potřeb reprezentovaných právě specifickou variabilitou poskytovaných služeb.
Návrh obsažený v Tabulce 2 reprezentuje celkovou konečnou představu páteřní sítě ambulancí pro dospělé. Je současně ale zřejmé, že dosažení tohoto stavu bude v řadě krajů komplikováno reálnou dostupností všech potřebných odborností, že implementační plán musí být dvoufázový a přechod na plnou kapacitu bude možný až po prvotním ověření celého konceptu, jeho evaluaci a zajištění personálních kapacit a zázemí pro náběh plné kapacity sítě, tj. dokončení transformace všech pracovišť.
Návrh celkově počítá s minimálně 20 komplexními ambulancemi, jejichž velikost a kapacita nebude zcela totožná a bude přizpůsobena reálným podmínkám a požadavkům jednotlivých krajů, včetně zohlednění parametrů, jako je hustota osídlení, celkový počet obyvatel a dopravní dostupnost. Počítá se tak s vyšší mírou variability zejména u menších krajů. V tomto bodě pak je důležitá shoda s reformou psychiatrické péče v garanci právě tohoto minimálního počtu pracovišť a jejich zasazení do kontextu plánované sítě ambulantní s rozšířenou psychiatrickou péčí. Důraz však musí z hlediska tohoto průniku být položen na udržení profilace adiktologických pracovišť a jejich schopnost zabezpečit programy respektující potřeby adiktologických pacientů a soulad s evidence-based přístupem a trendy v poskytování adiktologické ambulantní péče. Současný stav a situace nenaznačuje žádné rozpory v pohledech a požadavcích reformy psychiatrické péče na tento typ provozů a opačně. Reflexe některých provozních či personálních odlišností a komponent je však velmi důležitá, a přestože dnes nereprezentuje žádný rozpor či neshodu, její zachování a kultivace poskytuje záruku vzájemného respektu a konstruktivního řešení případných neshod.
Zásadním požadavkem pro další diskuzi o vzniku páteřní sítě ambulancí je důsledné respektování regionálních odlišností a specifik, a to jak z hlediska definitivní podoby samotné služby (tj. možné varianty služby), tak z hlediska kapacity.
Udržení variability služeb je důležitým požadavkem vycházejícím z evidence-based přístupu v adiktologii, kde jednoznačně opakovaně zjišťujeme, že je to právě komplexnost a důsledné sledování a respektování potřeb cílových skupin, co významně ovlivňuje efektivitu léčby a rehabilitace. Je nutné si uvědomit, jak široké spektrum adiktologičtí pacienti/klienti reprezentují, a že je logické, aby služby tento fakt respektovaly. Logickou konsekvencí je pak právě variabilita služeb s lokálními odlišnostmi danými právě místními podmínkami. Je proto také zásadní chápat roli krajských ambulancí právě prizmatem významu organizace a koordinace péče, nikoli jako všespasitelné řešení. Bez ostatních služeb v kraji a služeb v místní komunitě by celý návrh páteřní sítě postrádal smysl.
4 MODEL PÉČE KRAJSKÉ ADIKTOLOGICKÉ AMBULANCE (ADIKA)
Model krajské ambulance počítá se tím, že se tato referenční pracoviště stanou pro mnoho pacientů vstupní branou do specializovaných adiktologických služeb a že tato zařízení ve svých krajích budou fungovat také jako kontaktní místa pro odbornosti odesílající své pacienty do adiktologické péče s duální diagnózou. Současně model počítá s propojením na klíčové institucionální rámce, jako je Vězeňská služba ČR, PMS atd. Klíčovou funkcí pak bude zajištění dostupnosti péče pro pacienty zachycené v rámci širších chystaných screeningových programů (praktičtí lékaři, lékárníci, gynekologové atd.).
Klíčovým tématem koncepčního návrhu je integrovaný, mezioborově koncipovaný zdravotnický provoz se zastoupením všech klíčových relevantních odborností, cíleně designovaný pro adiktologické pacienty a jejich specifické potřeby. V tomto kontextu pak zvláštní pozornost věnujeme souvislostem s vývojem nové zdravotnické odbornosti adiktologa (odbornost 919) s jeho profilem kompetencí (viz také Miovský, Kalina & Libra, 2014) a jeho možnostem provozování specifického typu zdravotnického zařízení adiktologická ambulance, případně také adiktologický stacionář tak, jak je rozlišuje zákon o zdravotních službách (zákon 372/2011 Sb., v aktuálním znění). Právě tento typ zdravotnického provozu byl použit jako výchozí koncept pro tvorbu modelového komplexního ambulantního provozu pro dospělé pacienty, který má mj. svoji paralelu pro oblasti dětské a dorostové péče (Miovský & Popov, 2016).
Současně je zásadním požadavkem nevytváření žádného dosud v praxi nevyzkoušeného modelu mimo současné certifikační standardy, tj. důsledného zachování rámce dnešních čtyř typových ambulantních standardů (ambulance, stacionář, ambulantní doléčovací program a substituční centrum). Návrh proto nepředkládá (s výjimkou case managementu) prakticky provozně žádnou jinou inovaci, kromě samotné integrace uvedených čtyř standardů do jediného provozu.
Model původně vznikal pro potřebu zajištění péče kompletnímu spektru dospělých pacientů adiktologické ambulance (ADA) Kliniky adiktologie 1. LF UK a VFN. Předpokládá věkové spektrum pacientů od 18 do 65 let. Dominantním okruhem poruch indikujících tento typ specializované péče by měly být problémy s návykovými látkami (F.10 – F.19), případně oblast tzv. nelátkových závislostí (gambling, nezvládání informačních technologií atd.), tedy:
Pacienti/klienti pravidelně užívající návykové látky v min. úrovni škodlivého užívání návykových látek (F 10–F.18), ev. kombinované užívání více látek (F.19).
Pacienti/klienti s diagnostikovatelnými/diagnostikovanými důsledky užívání návykových látek (kromě škodlivého užívání), tj. závislost, odvykací stav atd.
Pacienti/klienti s nezvládnutými problémy s hraním a tzv. nelátkovými závislostmi.
Rodinní příslušníci a osoby blízké uvedeným třem skupinám.
Ve všech případech je přitom zásadní možnost nabídky práce také s rodinným a širším sociálním systémem, do kterého pacient/klient patří. Tedy naprostou samozřejmostí je možnost zařazení příslušníků rodiny mezi cílovou skupinu ambulance, a to jak z hlediska práce s celou rodinnou, tak samozřejmě z hlediska zajištění např. selektivní a indikované prevence pro okolí pacienta/klienta (riziková skupina) nebo podpůrné terapie pro partnery, rodiče, děti ev. zajištění párové terapie.
Provoz ADIKA se v zásadě skládá ze dvoufázového procesu. Ten jednoduchým způsobem určuje průchod pacienta/klienta službou a dává mu algoritmus umožňující diferencování poskytování péče dle hlavních cílových skupin a jejich řazení do dílčích programů ambulance:
vstupní diagnostika/diagnostický filtr/motivační práce,
léčebná a rehabilitační péče poskytovaná ambulancí (viz dále popsané intervence a úrovně práce A–G).
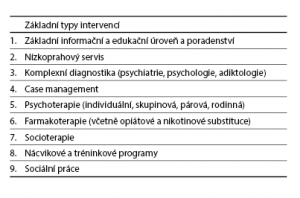
Vstupní diagnostika/diagnostický filtr s motivační prací zahrnují komplexní posouzení každého pacienta/klienta z hlediska jeho možností a potřeb a provedení všech dílčích úkolů jak z hlediska psychiatrické, klinicko-psychologické, tak adiktologické a sociální perspektivy. S pacientem/klientem případně celou rodinou (nebo její částí) je provedeno nejen zhodnocení, ale též motivační práce a návrh dalšího postupu řešení. Část pacientů/pacientů indikovaných pro jiný typ péče je referována do příslušných zařízení, s částí, která je indikovaná k péči v adiktologické ambulanci, je provedeno kontraktování a učiněna dohoda na individuálním terapeutickém plánu. V případě akceptování pacienta do péče ambulance je proveden podrobný návrh individuálního léčebného plánu a celá další péče je řízena prostřednictvím case managementu (viz dále). Metoda případového řízení je hlavním nástrojem vedení terapie a jejím prostřednictvím je terapie moderována i hodnocena. Samotná léčebná a rehabilitační péče poskytovaná ambulancí reprezentuje všechny základní ambulantní výkony, které může v současných podmínkách adiktologie nabídnout (včetně např. moderních nácvikových a rehabilitačních softwarových programů pro posilování a trénink kognitivních a exekutivních funkcí). Interdisciplinární tým řeší témata a průběh terapie jako jeden celek a nedochází k tříštění péče, která je tam výrazně individualizovaná (viz také Miovský & Popov, 2016) a souhrnně specifikovaná dále (Tabulka 3):
a) základní informační a edukační úroveň nabízející konzultační a poradenský servis, screening, podporu depistážní práce a preventivní péče,
b) nízkoprahový servis nabízený a zajišťovaný pro nedostatečně motivované pacienty, kteří z různých důvodů nejsou schopni využít standardní nabídku páteřních programů ambulance (anonymní testování a diagnostika, programy minimalizace rizik a škod, krátká intervence atd.),
c) komplexní diagnostika a case management: ambulance nabízí komplexní diagnostické zhodnocení (psychiatrická, klinicko-psychologická a adiktologická diagnostika), spolu s case managementem. Smyslem filtru je zajistit pacientům odpovídající péči, tj. zhodnotit vývoj, stav, závažnost a potřebnost jakékoli doplňkové péče (jiné odbornosti) řešící případné somatické či psychiatrické komorbidity a navržení individuálního terapeutického plánu. V případě akceptace plánu ze strany pacienta/klienta a rodiny pak zahájení jeho realizace a poskytování veškeré péče ve vazbě právě na case management, udržení kontinuity práce s každým pacientem/klientem a zabránění fragmentace péče a dílčích komponent programu,
d) základní ambulantní adiktologická péče: individuální a skupinová práce zahrnující všechny základní ambulantní intervence s dominancí v psychoterapeutických, farmakoterapeutických a socioterapeutických postupech. Součástí jsou doplňkové aktivity rozvíjející sociální dovednosti, kompetence (nácvikové a rozvojové programy) a kreativitu (arteterapie atd.). Součástí péče je řešení sociálních problémů, případně pomoc v oblasti konfliktů se zákonem či další podpora prostřednictvím navazujících programů a služeb (chráněné bydlení atd.).
Samozřejmou součástí této klíčové složky je v indikovaných případech možnost paralelní rodinné terapie a podpůrných socioterapeutických a psychoterapeutických aktivit pro další rodinné příslušníky pacienta,
e) odpolední stacionární program: otevřené a polootevřené skupiny pro pacienty se zaměřením na různé typy problémů a se specifickými potřebami (1 až 2krát týdně skupinový program),
f) socioterapie: zahrnuje širokou škálu aktivit doplňujících hlavní terapeutický program (viz bod b) a vytvářející mu potřebný rámec a zázemí. Do této skupiny aktivit patří různé typy zátěžových programů atd. Část těchto aktivit má pak přímou návaznost na tréninkové programy (viz bod g) z hlediska rozvoje a nácviku sociálních dovedností klienta/pacienta atd.
g) tréninkové a nácvikové programy: tvoří velice důležitou součást celého rámce a je do nich soustředěna komponenta spojená se dvěma hlavními směry tvořenými programy posilujícími dovednosti seberegulace (self-management), jako je zvládání stresu, emočních výkyvů, agrese atd., a sociální dovednosti, jako je komunikace, vyjednávání atd.
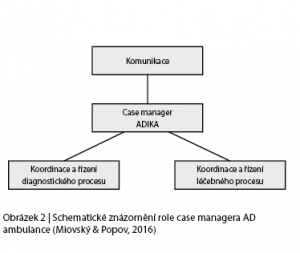
Ihned po vstupu do péče je v případě akceptování pacienta do péče ambulance proveden návrh individuálního léčebného plánu a celá další péče je řízena prostřednictvím case managementu. Metoda případového řízení je hlavním nástrojem vedení terapie a jejím prostřednictvím je terapie moderována i hodnocena (Vanderplaschen, 2010; Vanderplaschen et al., 2004, 2007). Case manager zodpovídá za řízení případu přiděleného pacienta, a to jak po dobu trvání diagnostické fáze, tak po jejím ukončení. Koordinuje diagnostické procedury i terapeutické intervence a nese přímou zodpovědnost jak směrem k týmu ambulance, tak směrem mimo pracoviště.
Samozřejmě je na specializované intervence a podporu (např. psychiatrické vyšetření, či kontrolní psychologické vyšetření, sociální práci atd.) nutné využívat příslušné odbornosti, ale klíčová koordinační role, komunikace a rozhodovací procesy musí zůstat na case managerovi. Case manager tak koordinuje, kontroluje a nastavuje především tyto procesy (Obrázek 2):
a) Diagnostické procesy: koordinace, plánování a průběžné vyhodnocení diagnostických procedur za všechny odbornosti, sjednocování interpretace výsledků a tvorba konzistentní rozvahy o případu.
b) Komunikace směrem do týmu ambulance: sledování a vyhodnocení pacienta a požadavky na členy týmu a informace o pacientovi (vč. intervize, supervize).
c) Komunikace směrem mimo ambulanci (PMS, VS, úřad práce atd.), včetně případného objednání diagnostiky či terapeutických procedur mimo ambulanci (toxikologie, detox atd.).
d) Motivační práce a práce s rodinou pacienta/tky.
e) Postupná tvorba/příprava budoucího individuálního léčebného plánu na základě postupně získávaných informací, výsledků diagnostiky, vývoje práce s pacientem a rodinou a celkového vhledu do případu.
Tento integrovaný model samozřejmě není a nebude jednoduchý z hlediska návaznosti na jiné typy zdravotní péče a především pak na nezdravotnické provozy, bez kterých ADIKA v budoucnu nemůže být kvalitně zajištěna a s nimiž bude muset vytvářet úzce provázaný systém komplexní péče (především se jedná o systém sociální péče a služeb, PMS atd.
Podobně zásadním tématem pak bude řešení standardů kvality těchto provozů a vyřešení otázky, zda z hlediska současné verze standardů (Libra et al., 2012) je skutečně nutné zpracování samostatného typového standardu, nebo by bylo zcela dostačující doplnění dílčích specifik do existujících typových standardů tak, aby byly zohledněny odlišnosti a nuance provozu ADIKA.
Tato témata budou bezpochyby nejen námětem pro další jednání a diskuzi na půdě SNN ČLS JEP a ČAA, ale také Ministerstva zdravotnictví ČR a RVKPP. Základní spektrum intervencí vymezujících činnost krajské ambulance pak dává obecnou představu o požadavcích kladených na tento provoz (viz Tabulka 3).
V praktické rovině se tak provoz ADIKA pohybuje v režimu celkem 4 různých typových standardů (Libra et al., 2012), které víceméně v různé intenzitě v závislosti na své klientele, potřebách a možnostech kombinuje, resp. integruje (Tabulka 4). Otázkou dalšího vývoje a diskuze může u těchto komplexních a větších provozů být zařazení a provoz stabilizačního sociálního lůžka, ale nepovažujeme za zásadní řešit tuto otázku ve fázi pilotního testování, ověřování a nastavení celé sítě.
Vznik páteřní sítě komplexních adiktologických ambulancí je tak spíše doplněním celé sítě a směřováním k její lepší organizaci a zajištění návaznosti. Udržení variability služeb je důležitým požadavkem a je to právě komplexnost, důsledné sledování a respektování potřeb cílových skupin, co významně ovlivňuje efektivitu léčby a rehabilitace. Variability služeb s lokálními odlišnostmi danými právě místními podmínkami není možné dosáhnout jinak než podporou sítě služeb jako celku. Definice role krajských ambulancí je zásadně ovlivněna potřebou více kvalitní a efektivní organizace, koordinace péče a garancí dostupnosti vybraných specializovaných programů minimálně na krajské úrovni (typicky např. substituce).
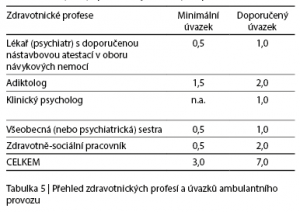
5 PERSONÁLNÍ SLOŽENÍ
Tabulka 5 obsahuje návrh kombinace profesí pro zajištění ambulantního zdravotnického provozu v minimální (povinné) a optimální (doporučené) podobě. Zásadní je však samozřejmě celková kapacita ADIKA a reálná potřebnost. Uvedený návrh tedy není chápán jen neměnitelný, ale současně je třeba zdůraznit, že bez uvedených odborností není provoz schopen zabezpečit povinné minimum resp. spektrum intervencí. U nezdravotnických profesí panuje poměrně velká variabilita a možnosti i jiných kvalifikací (např. arteterapie atd.). Pro všechny uvedené profese se však jako zásadní jeví alespoň bazální psychoterapeutická erudice, která nemusí být u všech členů týmu vyjádřena pouze systematickým dlouhodobým výcvikovým a vzdělávacím programem v dikci všech požadavků na specializaci v psychoterapii ve zdravotnictví. Pro mnohé z profesí (všeobecná sestra, sociální pracovník atd.) je dostatečná i základní psychoterapeutická průprava, sebezkušenost a zvládnutí základních postupů podpůrné psychoterapie. Nárok na porozumění metodám a procesu práce v ADIKA, schopnost týmové práce při řízení služby metodou case managementu, zvládání složitých a často velmi frustrujících přenosových situací, práce s hranicemi atd., to vše klade tak vysoké nároky na všechny členy týmu bez ohledu na původní profesi, že min. vstupní základní erudice a zkušenost s psychoterapeutickou prací a procesem se jeví jako opodstatněný a adekvátní požadavek pro zajištění pilotního provozu.
Důležitým tématem je ale budoucí zajištění nezdravotnické části ambulantního provozu, které nemůže být spojeno s úhradami zdravotní péče. Zde proto doporučujeme individuální postup a nastavení dle možností poskytovatele péče. Optimálním řešením může být paralelní registrace poskytovatele sociální péče a zařazení do sítě sociálních služeb, nicméně takový krok nelze přímo spojovat a podmiňovat v této fázi procesu s plánovaným provozem.
Stanovení minimální a z hlediska návrhu nepodkročitelné úrovně (z hlediska doporučeného modelu péče) úvazků a zastoupení odborností je dáno charakterem a situací v nejmenších krajích. Nicméně závažným kritériem je udržitelnost těchto provozů z hlediska financování zdravotní péče, tj. nutnost nastavit dané výšky úvazků realisticky z hlediska účtování zdravotní péče. To znamená např. stanovit pro minimalistický model pouze takové výšky úvazků u odborností bez možnosti účtování výkonů, aby jejich platy bylo možné financovat přes profese, které účtovat mohou.
Snahou autorů návrhu je neblokovat zde vznik komplexních krajských ambulancí neadekvátně vysokými požadavky na personální složení a současně nepožadovat kapacitní nastavení, pro které v některých krajích není dostatečná opora v datech. Sloupec (viz Tabulka 5) s minimálními úvazky je tedy skutečně pouze návrhem nejmenšího možného provozu.
Naopak ve velkých aglomeracích předpokládáme nejen naplnění pravého sloupce Tabulky 5 (tj. doporučená výše úvazku), ale je pravděpodobné, že i tato výše bude v některých případech překročena právě z důvodu většího množství a diverzity pacientů. Předpokládáme zde také vstup dalších odborností relevantních komplexní adiktologické ambulantní péči, tj. např. nutričních terapeutů, fyzioterapeutů apod.
Tabulka 6 pak obsahuje profese, které by v provozu měly být zastoupeny v odpovídajících úvazcích, nicméně které za dnešních podmínek a stavu nelze zahrnout do povinného minima a řešit je prostřednictvím financování zdravotní péče – již právě např. proto, že jde o nezdravotnické profese poskytující jiné než zdravotnické služby.
6 EKONOMICKÁ UDRŽITELNOST KRAJSKÉ SÍTĚ AMBULANCÍ
Pro zdárný chod ambulance ADIKA je zcela zásadní zasmluvnění provozu se všemi velkými zdravotními pojišťovnami a pro všechny klíčové odbornosti (Tabulka 7). Bez splnění této podmínky je provoz ADIKA ekonomicky prakticky nemožný. Velkým ekonomickým limitem provozu je fakt, že část poskytnuté péče nespadá pod možnost účtovat v rámci zdravotního pojištění a nejedná se o zdravotní výkony (podrobněji Miovský, Popov & Šťastná, 2016). V rámci pilotního projektu se ukázalo, že přes 30 % péče o dospělé pacienty není možné považovat za zdravotní péči a účtovat ji jako zdravotní péči, ale jako sociální podporu a práci. Nad tento rámec je pak třeba zdůraznit, že do provozu ADIKA budou spadat také pacienti s dlužnými částkami za zdravotní pojištění a s dalšími formálními problémy komplikujícími účtování péče.

Do celkového ekonomického a provozního obrazu je třeba započítat též fakt, že nejen díky malé motivaci, problémovému zázemí a ekonomické situaci, ale také např. kvůli duálním diagnózám (jako je syndrom ADHD atd.) trpí tyto provozy opakovanými a v celkovém součtu vysokými počty objednaných návštěv, kdy pacient nedorazí nebo dorazí jindy, v jiném čase a nelze se mu věnovat mimo objednaný termín vzhledem k aktuálně probíhající práci s jinými pacienty (variuje obvykle mezi 20–25 %). Velká část problémů je řešitelná pečlivým vykazováním a návazností výkonů v poskytované péči (lepší koordinace a plánování).
Z hlediska udržitelnosti a ekonomické rentability provozu ADIKA je bezpodmínečné splnění dvou následujících podmínek, bez nichž si lze těžko představit zajištění takto komplexního provozu s tolika závazky a garancemi z hlediska diagnostického filtru, distribuce a redistribuce pacientů a zajištění referenčního pracoviště za daný obor na krajské úrovni. Jedná se tak o zcela zásadní otázku motivace klíčových poskytovatelů péče v krajích, aby vůbec měli zájem podobný provoz postavit, dlouhodobě provozovat a zajistit potřebné personální zázemí a vybavení takto náročného a exponovaného provozu.
Jedná se o tyto základní zdroje financování adiktologické péče:
Zdravotní pojištění (tj. zasmluvnění všech relevantních odborností v potřebné výši),
Kofinancování ztrátových komponent a nezdravotní části (RVKPP, MZ, kraje atd.) prostřednictvím odpovídajících specifických dotačních programů uvedených institucí a garantováním např. víceletých smluv nebo jiných forem dlouhodobé podpory zasmluvněných zařízení.
Samozřejmě, jak již bylo naznačeno dříve v textu, je skvělé a doporučeníhodné, pokud by poskytovatel zdravotní péče byl schopen a měl registraci také poskytovatele sociálních služeb a byl zařazen do jejich sítě. Pro úhradu sociálních služeb předpokládáme, a toto řešení doporučujeme u každé ambulance, řádnou registraci poskytovatele sociálních služeb a jeho zařazení do sítě sociálních služeb (a předpokládáme pro další jednání o této možnosti a v tomto smyslu součinnost a podporu celého záměru jak na úrovni MPSV, tak především krajů a obcí). Registrace poskytovatele sociálních služeb je klíčovým ekonomickým příspěvkem, bez kterého není možné hradit nezdravotnické složky provozu a udržet provoz v komplexní požadované podobě. Nelze však nyní tímto doporučením blokovat a limitovat první fáze jednání a rozjezdu těchto provozů.
Klíčovým prvkem z hlediska dlouhodobé udržitelnosti je dosažení rovnováhy mezi závazkem poskytovatelů (personální a věcné vybavení, zajištění celého spektra služeb a intervencí, dostupnost péče napříč uživatelskými cílovými skupinami atd.) a společnou garancí státu, krajů a obcí vytvořit podmínky pro takovéto provozy. Jde tedy skutečně o velice delikátní kompromisní řešení zajišťující existenci a dostupnost určitého typu veřejně prospěšné služby a současně zajištění důstojných a bezpečných podmínek pro poskytovatele takové služby.
Pro implementaci celého záměru bylo dosaženo jednoznačné shody v požadavku, aby zvažovaná transformace klíčových provozů do podoby krajských ambulancí neohrozila současný systém péče a stávající služby. Tedy, aby náklady spojené se vznikem krajské sítě páteřních komplexních ambulancí byly jasně vyčleněny, reprezentovaly posílení rozpočtu tohoto segmentu služeb a nešly na úkor rozpočtu právě již existujících služeb.
Samostatnou pozornost doporučujeme věnovat řešení financování práce zdravotní sestry (odbornost 911). Způsob úhrady její práce v navrhovaných integrovaných ambulancích se jeví být zásadní. Flexibilita a potřebnost této odbornosti je v kapacitně větším provozu naprosto zásadní (tj. pouze u malých provozů lze uvažovat o jejím nezastoupení). Přitom právě financování sester reprezentuje v ambulancích poměrně významný problém a téma smluvního ošetření této odbornosti ze strany zdravotních pojišťoven bude důležitým bodem diskuzí o implementačním plánu celého záměru. Všeobecná sestra disponuje celkem 17 kódy Sazebníku (kapitola 911) a konečně psychiatrická sestra má k dispozici celkem pět dalších kódů (kapitola 914). Pro integrované ambulance se přitom ale nejeví být zásadní podmínkou, aby sestry v nich byly psychiatrickými sestrami.
Pokud určité cílové skupiny adiktologických pacientů/klientů a určité typy ambulantních intervencí nemají ze systému nadále vypadávat a pokud má být garantována minimální dostupnost adekvátní jasně definované ambulantní adiktologické péče pro jasně definované cílové skupiny pacientů/klientů, pak musí nutně být dosaženo vyváženého návrhu mezi těmito požadavky na straně státu, krajů a obcí a na straně druhé pak schopností a ochotou poskytovatelů tyto požadavky vůbec splnit.
7 IMPLEMENTAČNÍ PLÁN A ZÁVĚR
Koncepční záměr počítá s velmi jednoduchým implementačním plánem postaveným na třífázovém modelu. V první fázi se počítá s vytvořením expertní koordinační skupiny pověřené výborem SNN a MZ (ve spolupráci a za účasti dalších subjektů) a pověření koordinačního pracoviště zodpovědného metodicky za realizaci celého záměru. V případě schválení záměru ze strany RVKPP a MZ se předpokládá několik kol jednání s pojišťovnami a všemi zúčastněnými stranami, včetně poskytovatelů péče a zástupci pacientských spolků. Po upřesnění a odladění záměru a vypracování technické dokumentace specifikující postup se dále předpokládá několik kol veřejné diskuze uvnitř i vně oboru (dotčené společnosti atd.).
Realizace celého záměru by měla být postavena na procesu jednání s klíčovými poskytovateli péče v oboru a jejich motivování k dobrovolné transformaci vybraných existujících ambulantních služeb do navrhované integrované podoby klíčových krajských provozů. Důsledně uplatněný princip dobrovolnosti pak v sobě obsahuje podobu oboustranného závazku reprezentujícího kompromis mezi potřebou existence/zajištění určitého typu veřejné služby (integrované ambulance) a rozumných vyjednaných podmínek pro zajištění takové služby.
Druhá fáze předpokládá výběr první skupiny zařízení (poskytovatelů) a provedení zhodnocení shody s plánovaným profilem a vyčíslení nákladů na investice i neinvestiční prostředky potřebné ke spuštění. Nepředpokládá se žádné enormní zatížení systému a naopak důraz bude kladen na jednání s klíčovými existujícími poskytovateli a jejich existujícími kapacitami. Stavíme na předpokladu jejich připravenosti k podobnému projektu, a tedy pouze podpoře a pomoci dosáhnout na požadovanou úroveň provozního zabezpečení. Předpokládáme zapojení cca 14–16 prvních ambulancí a délku trvání pilotního projektu přibližně 2 roky.
Po vyhodnocení pilotního projektu očekáváme v případě pozitivních výsledků a potvrzení vstupních předpokladů fázi plného zapojení (třetí fáze) a plné kapacity všech 20 ambulancí v systému a následné 3leté období evaluace celé sítě a posouzení jejího nastavení, nákladovosti a efektivity. Po celou dobu trvání všech tří fází předpokládáme průběžnou komunikaci mezi všemi klíčovými subjekty a pravidelné vyhodnocení dílčích etap s písemným výstupem a průběžnou reflexí.
Celý záměr je spojen s několika citlivými a dlouhodobě neřešenými tématy, a je tak zřejmé, že vyžaduje dobrou komunikaci mezi všemi zúčastněnými stranami. Zánik původní garantované AT sítě bez jakékoli kontinuity a transformačního plánu způsobil množství nevratných změn v systému, především rozkolísání celého systému a aktuální zásadní nedostupnost ambulantní péče v oboru adiktologie. Předkládaný návrh je prvním zásadním koncepčním krokem ke zlepšení celkového stavu dostupnosti péče a zajištění naprosto základního minima potřebného k obsluze těch nejvíce závažných stavů řešitelných ambulantně. Je to krok ke stabilizaci segmentu ambulantní péče v ČR v oboru adiktologie a je vyústěním dlouhodobé politiky a snahy SNN o dosažení konsenzu mezi klíčovými subjekty. Současně se jedná o záměr vycházející jak z reálných a doložených potřeb, tak také ze současných možností oboru. Jakékoli větší kroky v tomto segmentu péče jsou nyní těžko představitelné také proto, že průběh posledních dvou dekád vedl k zásadnímu rozvratu v personálním zabezpečení oboru a akutnímu nedostatku lékařů i nelékařských profesí.
Návrh tak reprezentuje realistický a vyvážený scénář umožňující průběžnou evaluaci a korekci a využití všech dostupných zkušeností a ověřených postupů. Není v něm obsažen žádný prvek spojený s neověřenými či nedoložitelnými parametry či charakteristikami.
Další postup práce s dokumentem předpokládá již nejen interní diskuzi na úrovni odborných společností, ale také zahájení širší veřejné diskuze na úrovni MZ, RVKPP, pojišťoven, dotčených resortů i mimo platformu RVKPP, adiktologického fóra a současně proběhla mj. také panelová diskuze a kulatý stůl pro AT konferenci na Seči v červnu 2019.
Zkratky použité v dokumentu:
ANO Asociace nestátních organizací
AT sekce Sekce Alkoholismus a toxikománie
Psychiatrické společnosti ČLS JEP
ČAA Česká asociace adiktologů
DSM IV Diagnostický a statistický manuál
EMCDDA European Monitoring Centre for Drugs
and Drug Addiction
ESPAD Evropská školní studie o alkoholu
a jiných drogách
MKN-10 Mezinárodní klasifikace nemocí, 10. revize
RAS Projekt Rozvoj adiktologických služeb (RVKPP)
RVKPP Rada vlády pro koordinaci protidrogové politiky
RVPPK Republikový výbor prevence kriminality
SAMHSA Substance Abuse and Mental Health
Services Administration
SNN ČLS JEP Společnost pro návykové nemoci
ČLS JEP
ÚV ČR Úřad vlády České republiky
WHO World Health Organization, Světová
zdravotnická organizace
1. LF UK 1. lékařská fakulta Univerzity Karlovy
Příloha 1 | Samostatná příloha obsahující aktualizované prevalenční odhady pacientů dle základních skupin a regionální distribuce. (K dispozici u autorů dokumentu.)
LITERATURA
Dvořáček, J. (2018). Základní teze reformy adiktologie a dalšího vývoje oboru. Pracovní verze dokumentu projednaná a schválená výborem SNN ČLS JEP. Verze 10, únor 2018.
Kalina, K. et al. (2015). Klinická adiktologie. Praha: Grada Publishing, a. s.
Libra et al. (2019). Pilotní projekt tří adiktologických ambulancí. Reforma psychiatrie, pracovní dokument projednaný výborem SNN dne 6. 1. 2019.
Libra J. et al. (2012). Inovované Standardy odborné způsobilosti pro zařízení a programy poskytující adiktologické odborné služby (Standardy služeb pro živatele drog, závislé a patologické hráče). Verze 2.4: Po připomínkách resortů MPSV, MZ, září 2012.
Miovský, M. et al. (2014b). Koncepce sítě specializovaných adiktologických služeb v České republice. Praha: KAD 1. LF UK a VFN. Verze 4.7. schválená výbory ČAA a SNN ČLS JEP. Dostupné na www.adiktologie.cz v rubrice Obor adiktologie.
Miovský, M. & Popov, P. (2016b). Evaluace přípravy a procesu pilotního projektu ambulance dětské a dorostové adiktologie. Adiktologie, 16(4), 34–52.
Radimecký, J., Nevšímal, P., Pánová, S., Doležalová, P., Miovský, M., (2009). Návrh koncepce ambulantní adiktologické péče v České republice. Interní dokument verze č. 7 ze dne 15. září 2009 pro výbor Společnosti pro návykové nemoci ČLS JEP. Revize Nevšímal, P., Popov, P., Kalina, K.
Vanderplasschen, W. (2010). Provádění a hodnocení case managementu pro uživatele látek s komplexními a mnohočetnými problémy. Praha: Centrum adiktologie, Psychiatrická klinika, 1. lékařská fakulta Univerzity Karlovy v Praze a TOGGA.
Vanderplasschen, W., Rapp, R. C., Wolf, J. R. & Broekaert, E. (2004). The Development and implementation of case management for substance use disorders in North America and Europe. Psychiatric Services, 55(8), 913–922.
Vanderplasschen, W., Wolf, J., Rapp, R. C. & Hesse, M. (2007). Case management pro uživatele drog: Všelék nebo nástroj propojování? Adiktologie, 7(4), 427–442.